常用的分子方法
荧光原位杂交(FISH)
FISH使用一种靶向特异性基因序列的荧光标记探针。该荧光探针能在荧光显微镜下原位评估。双色双融合探针被设计针对一个特定的基因融合靶点,而双色分离断裂探针对伴侣可能未知的基因融合有较高的价值(如EWSR1)。大的基因扩增和缺失也可通过比较丢失的靶信号与对照信号的比率(如MDM2)而检出。
逆转录聚合酶链反应(RT-PCR)
以PCR为基础的检测利用某些引物序列的PCR扩增,这些引物序列可以构建以适应一组基因重排。这对于使用已知的基因断裂点的较大组合特别有价值,但这种方法通常缺乏检出新的融合伴侣的能力。
新一代测序(NGS)
NGS成为预后和治疗性突变检测的标准。在肉瘤内,新的基于RNA方法包括杂交捕获和锚定多重PCR,能更好地检测基因重排。这些方法具有检测新基因伴侣的额外好处,这对于像EWSR1等混杂基因特别有用。NGS融合检测的各种商业平台的开发明显增加了这种检测方法对病理医师的获得性。另外,在骨和软组织病例数量多的三级机构可在室内开展这些方法以加快周转时间。
甲基化检测
该技术开始为了应用于脑肿瘤的诊断而开发,但现在已扩展到软组织和骨肿瘤中。甲基化检测使用一个阵列芯片检测成千上万CpG岛的甲基化模式,以便形成一个特点肿瘤的“标签”。通过统计学方法,这些标签能被聚类成相似肿瘤组,提供一个假定的“细胞来源”诊断(图1)。虽然该技术仍处于初期,但甲基化在软组织和骨肿瘤的未来诊断中具有较大的潜在价值。

图1 t分布随机相邻嵌入(t-SNE)图是临床实验室中用于显示肿瘤的聚集甲基化数据的可视化方法。每个点代表一个肿瘤,点的紧密度代表它们甲基化谱的相似性。从这里能创造一个分类图表。每个聚类代表一种独立的肿瘤类型。在这个例子中,黑点是目前的肿瘤,正被聚类在MYD-1突变的横纹肌肉瘤的分类中。
特异肿瘤分类的检测指南
脂肪细胞性肿瘤
- MDM2扩增是区分脂肪瘤与高分化/去分化脂肪肉瘤一个重要的基因(图2)。MDM2扩增也可罕见于其他高级别肉瘤。因此,在无高分化脂肪肉瘤成分存在的情况下,解读MDM2扩增结果时要慎重。

图2 MDM2扩增,本图中红色荧光探针信号增加是某些恶性肿瘤的标志。典型例子是高分化/去分化脂肪肉瘤。
- RB1缺失(免疫组化或NGS检测RB1缺失)对梭形细胞/多形性脂肪瘤能确定诊断,可见于约50%非典型梭形细胞/多形性脂肪瘤性肿瘤。
- 黏液样脂肪肉瘤涉及到DDIT3易位驱动,伴侣基因最常为FUS。这些肿瘤显示一种独特的黏液样背景,鸡爪样毛细血管和单泡性脂母细胞。高级别亚型显示圆形细胞特征。
纤维母细胞性/肌纤维母细胞性肿瘤
- 结节性筋膜炎和相似的无结构的、黏液胶原性、细胞密度不一的纤维母细胞性/肌纤维母细胞性肿瘤伴或不伴反应性骨形成(包括骨化性肌炎、手指的纤维骨性假瘤、动脉瘤样骨囊肿和一些腱鞘纤维瘤)形成了一个正在增长的肿瘤谱系,这些肿瘤由USP6与多种不同伴侣组成的基因重排来定义(图3)。
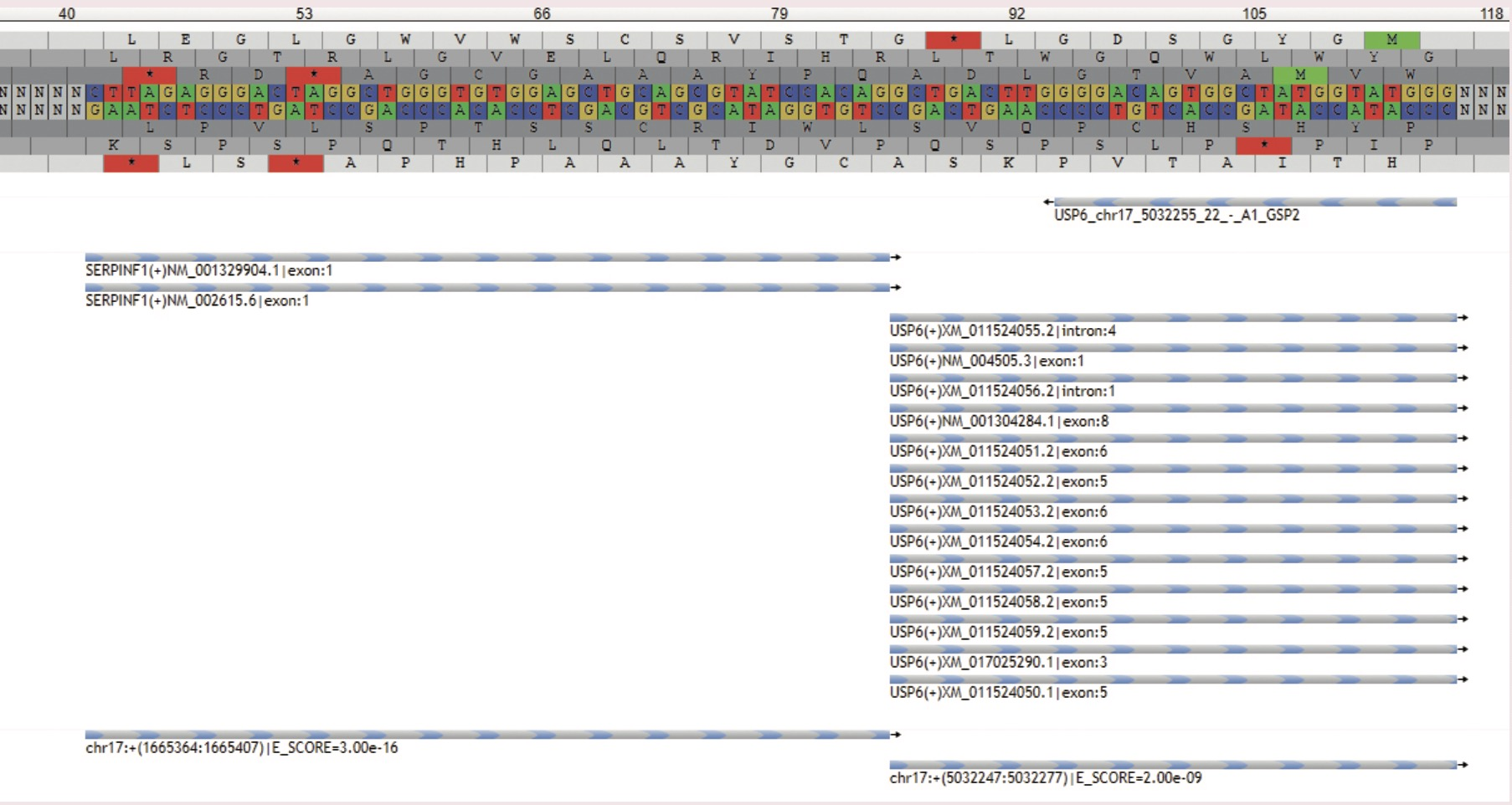
图3 新的NGS方法对基因易位的检测高度敏感和特异,也能用于检测与以前未描述的伴侣子的新的融合。本例显示NGS软件的读出器证实在1例结节性筋膜炎病例中USP6基因与SEPRINF1基因的融合。
- 正如在梭形细胞脂肪瘤中一样,RB1缺失是富于细胞性血管纤维瘤和肌纤维母细胞瘤的一种定义性特征。这些肿瘤除了具有同样的遗传学外,组织学和免疫表型特征上还具有一些重叠,所以区分依赖于临床病史和病理特征的结合。
- 易位相关性纤维母细胞性肿瘤典型为良性到低级别肿瘤,具有单一的细胞学和特征性结构。NGS套餐虽能证实该诊断,但由于形态学典型,分子类似的免疫组化染色在许多这些肿瘤中存在,具有相对高的敏感性和特异性,因此通常不需要NGS检测。
-皮肤隆突性纤维肉瘤:COL1A1:PDGFRB融合;具有弥漫性席纹状结构和蜂巢/间隔浸润到脂肪的真皮肿瘤。纤维肉瘤性转化可能掩盖席纹状结构和提示肿瘤具有转移潜能。
-炎性肌纤维母细胞性肿瘤:ALK重排;温和的肌纤维母细胞增生伴明显混合性炎细胞浸润。可有恶性炎性肌纤维母细胞性肿瘤,常具有更加上皮样的形态。
-低级别纤维黏液样肉瘤/硬化性上皮样纤维肉瘤:FUS或EWSR1重排,伴侣基因常为CREB3L2或CREB3L1;具有混合性胶原和黏液样特征的富于细胞性梭形细胞肿瘤(低级别纤维黏液样肉瘤)或具有温和上皮样细胞学的硬化性肿瘤(硬化性上皮样纤维肉瘤)。已发现涉及KMT2A和YAP1融合的肿瘤表现与硬化性上皮样纤维肉瘤相似的形态学特征。
-EWSR1::SMAD3阳性纤维母细胞性肿瘤:EWSR1::SMAD3融合;一种新描述的肿瘤,肿瘤细胞呈梭形,形态温和,排列成束状、具有独特的分带(肿瘤中央细胞密度低和周围细胞密度高),免疫组化ERG阳性。
-浅表CD34阳性纤维母细胞性肿瘤:PRDM10重排;低级别梭形细胞束状增生,核具有明显多形性。
血管源性肿瘤
- 融合检测在血管性肿瘤特别是低级别恶性和血管内皮细胞瘤并不是必需但有帮助
- 上皮样血管瘤通过FOS和FOSB复发性融合定义的。融合检测不是必需的,但在伴有非典型细胞学特征的富于细胞性病例可能有价值。
- 上皮样血管内皮细胞瘤:WWTR1::CAMTA1融合或罕见的TFE3:TAP1融合;这些恶性肿瘤显示更加原始的血管分化,上皮样形态,胞质内腔和独特的黏液透明性间质,后者将其与上皮样血管肉瘤区分。CAMTA1融合或免疫组化染色可用于证实该诊断。
- 假肌源性血管内皮细胞瘤:FOSB基因融合,通常与SERPINE1或ACTB融合。组织学上,显示横纹肌母细胞样形态,但表达角蛋白和血管标记。
- 血管肉瘤,象其他高级别肉瘤一样,显示复杂的基因组改变。MYC基因扩增(IHC,FISH或NGS)存在于大多数放射后或淋巴水肿相关性血管肉瘤中。这个特征对于放射后非典型血管性病变与真正的血管肉瘤的鉴别非常有价值。
周细胞和平滑肌肿瘤
- 虽然血管球瘤的诊断通常基于形态学,但位于深部、胃肠道或恶性血管球瘤可使该病诊断发生混淆。大多数血管球瘤(包括恶性变异型)显示NOTCH基因家族的复发性融合,最常为MIR143::NOTCH1/2/3。
- 不同于经典的平滑肌肉瘤,炎性平滑肌肉瘤是一种低级别恶性肿瘤,显示有复发性核型模式,该特征在mRNA微阵列技术如OncoScanTM上最容易检测到。这些肿瘤表现出近单倍体基因型,被认为是疾病过程中的一个相关驱动因素。有些肿瘤可显示全基因重复,导致假超二倍体核型,可提示向较高级别恶性转化。最近的研究已经证实一些具有横纹肌母细胞IHC染色的病例,并建议使用新的术语(炎性横纹肌母细胞性肿瘤)。
骨骼肌肿瘤
- 横纹肌肿瘤内的分子检测在胚胎性和腺泡状横纹肌肉瘤的区分中最有价值。两种肿瘤可有实性结构,肿瘤细胞为小圆蓝细胞形态,IHC表达骨骼肌标记。Myogenin IHC染色在腺泡状横纹肌肉瘤内更加弥漫,然而,明确的诊断需要分子检测,腺泡状横纹肌肉瘤内通常为FOXO1与PAX3或PAX7融合。胚胎性横纹肌肉瘤在一些综合征病人中可表现为RAS家族基因或DICER1的复发性突变。由于预后和治疗上的差异,腺泡与胚胎亚型的区分是需要的。
- 梭形细胞横纹肌肉瘤有3种独特的分子组别。先天性和婴儿型肿瘤最常是易位驱动,涉及到VGLL2、SRF、READ1、NCOA2和CITED2的融合。青春期和年轻人发生的一些肿瘤表现为MYOD1基因突变。第3类没有复发性基因组异常。另外,有些骨内亚型可显示EWSR1、FUS或MEIS1:NCOA2重排。
胃肠道间质肿瘤(GIST)
- 所有GISTs应进行突变状态检测,因为这些突变预测对治疗的反应和预后。
- 突变最常发生于KIT(外显子9,11,13,14或17),第二最常见于PDGFRA(外显子12,14核18)。
- cKIT(CD117)免疫染色并不意味着存在KIT突变。
- SDH缺陷型GISTs 无KIT和PDGFRA突变,显示SDHA,SDHB,SDHC或SDHD突变。这些突变通常通过评估SDHB IHC染色缺失来筛选的,SDH IHC染色可以检测到4个基因中任何一个突变。SDH缺陷型GISTs更常见于较年轻人和胃内。
- 有些GISTs将反而显示RAS家族基因的突变
- 一小部分GISTs可能对所有这4种突变都呈阴性,称为四倍野生型GIST。
未分化和圆形细胞肿瘤
- 未分化圆形到梭形细胞肿瘤和具有单形性细胞学的病例应考虑大panel NGS融合检测。在这个肿瘤分类中发现IHC有许多重叠,NGS检测能够检测非经典性病例以及发现新的融合伴侣。
- 目前,Ewing和Ewing样圆形细胞肉瘤能分成6种总的分类(表1)。新的融合伴侣持续发现,而且特别的融合可影响治疗和预后。某些肿瘤显示双免疫表型模式,可导致混淆,分子检测能够证实。

-血管瘤样纤维组织细胞瘤:EWSR1::ATF1, FUS:ATF1或EWSR1:CREB1;一种低级别恶性肿瘤,EMA和desmin共同阳性和明显的淋巴细胞套。
-软组织肌上皮瘤:ESR1或FUS与几种不同的伴侣子重排;角蛋白和S100共同阳性伴黏液样到黏液胶原性间质,瘤细胞温和,呈圆形到梭形,INI1在部分病例确实。这些肿瘤显示出与涎腺肌上皮肿瘤不同的遗传学,这些肿瘤通常由PLAG1重排调控。
-骨外黏液样软骨肉瘤:NR4A3重排,最常与EWSR1重排。角蛋白、S100、神经内分泌或肌上皮标记物可为非特异性阳性。形态学和免疫表型与肌上皮肿瘤重叠可导致诊断困难。由于EWSR1作为伴侣子在这2种肿瘤中存在,推荐进行NGS检测来发现伴侣基因病区分二者。
- 磷酸盐尿性间叶性肿瘤:在临床上有低磷血症和/或软骨病的患者中,血清检测可发现FGF23增高。大多数肿瘤显示FN1::FGFR1或FN1::FGF1融合。
- NTRK基因重排的间叶性肿瘤中的谱系正在不断增加。原型的婴幼儿纤维肉瘤通过ETV6:NTRK3定义。然而,NTRK融合现在也见于富于细胞性中胚层肾瘤以及各种黏液性软组织肿瘤,后者肿瘤细胞形态学温和,可能共同阳性S100和CD34,包括脂肪纤维瘤病样神经肿瘤。有些具有纤维肉瘤样形态的子宫和软组织肿瘤也定义为一种新的NTRK重排肉瘤。
- 一部分PEComa是TFE重排驱动的,对诊断常不需要,因为肌源性和黑色素细胞性标记物结合在大多数情况下是特异的,足以诊断PEComa。
- 最近研究显示大多数真正的内膜肉瘤显示MDM2扩增,类似于高/去分化脂肪肉瘤。内膜肉瘤可有不同的分化和免疫染色。肺或心脏血管腔内内存在肿块影进行MDM2 FISH检测来证实该诊断。
骨和软骨肿瘤
- 原发性骨病变的诊断仍然严重依赖于形态学结合影像学
- 有些特殊肿瘤例外,这类肿瘤分子检测具有诊断价值:
-低级别中央性骨肉瘤/骨旁骨肉瘤:MDM2扩增;低级别骨母细胞性肿瘤,类似于高分化脂肪肉瘤,有去分化潜能。 MDM2 FISH检测能有助于与反应性或良性成骨性肿瘤区分。
-骨巨细胞细胞瘤/软骨母细胞瘤:二者均显示独特和特异性H3F3A或H3F3B突变。IHC检测作为一种分子辅助方法有价值。
-普通性骨肉瘤:在一部分软骨肉瘤中有IDH1或IDH2突变;在小活检和去分化病例中可能具有诊断价值。
-间叶性软骨肉瘤:HEY1:NCOA2融合;伴有成熟软骨的小圆蓝细胞肉瘤。
原文出处:Obeidin F. What’s new in bone and soft tissue pathology 2023: guidelines for molecular testing. J Pathol Transl Med, 2023,57:184-187.




 苏公网安备 32011402010112号
苏公网安备 32011402010112号