女性,69岁,因绝经后阴道不规则出血,行宫颈活检,临床考虑宫颈癌。
大体表现:灰白碎组织一堆,体积:1.2cm×0.8cm×0.6cm。
镜下形态:肿瘤位于颈管交界处,局灶黏膜缺失,周围可见正常宫颈腺体,瘤细胞呈实性片状生长,细胞圆形呈上皮样,细胞体积大,具有丰富的嗜酸性胞浆,核深染或泡状核,核仁明显,可见色素沉着、瘤巨细胞及病理性核分裂象。
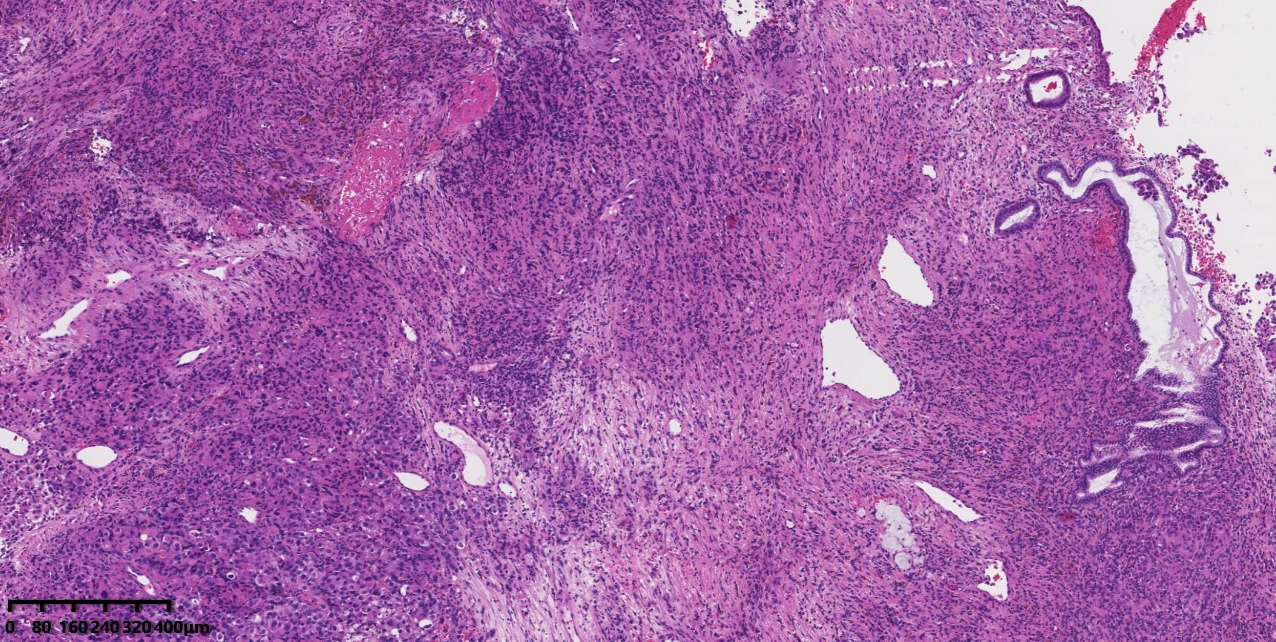
图1:低倍镜下肿瘤周围可见正常的颈管腺体,局部上皮糜烂。
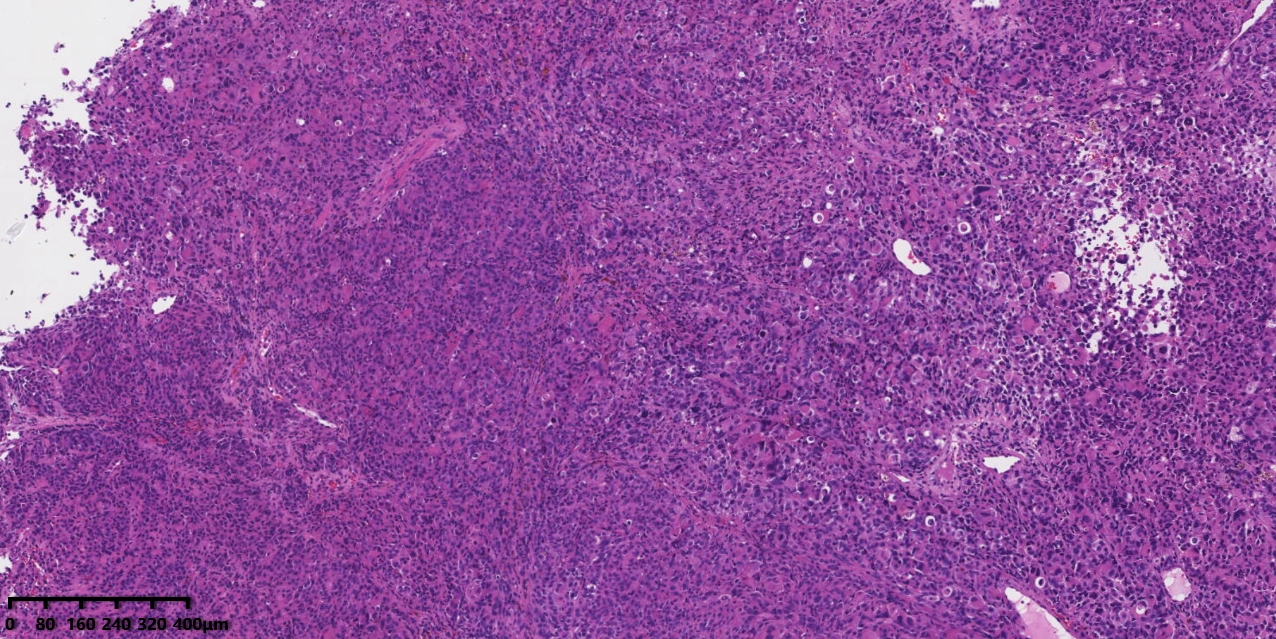
图2:低倍镜下肿瘤上皮下呈实性片状、浸润性生长。
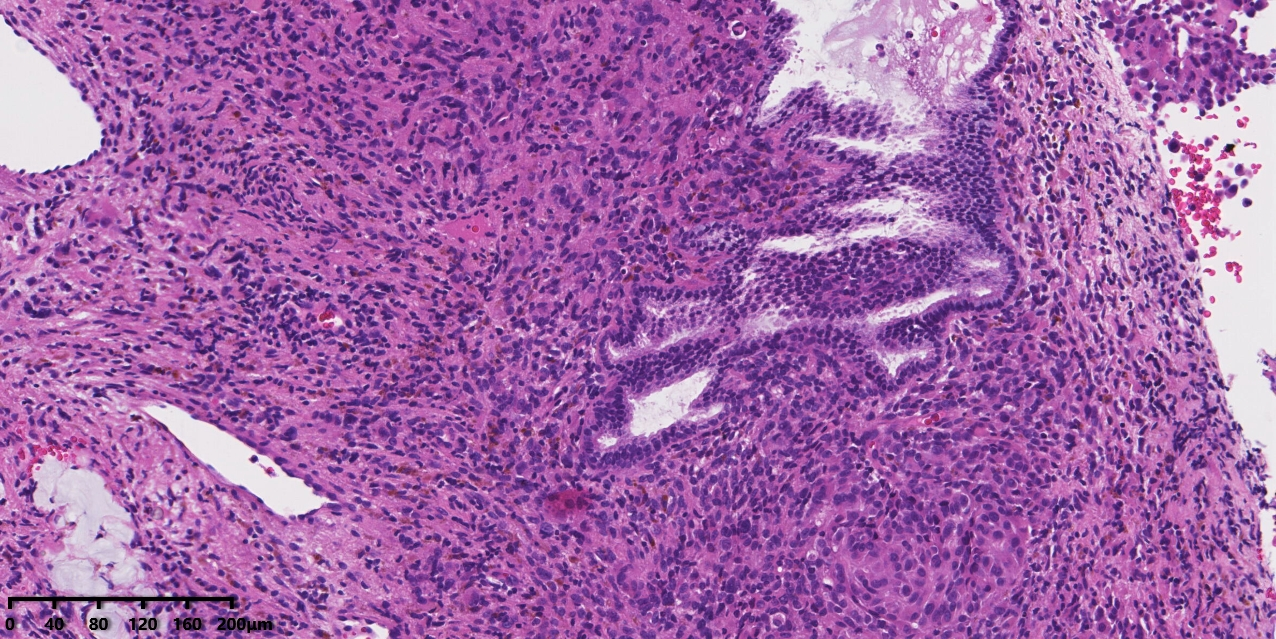
图3:中倍镜下腺体周围可见片状分布的肿瘤细胞,间质可见色素沉着。

图3:中倍镜下腺体周围可见片状分布的肿瘤细胞,间质可见色素沉着。
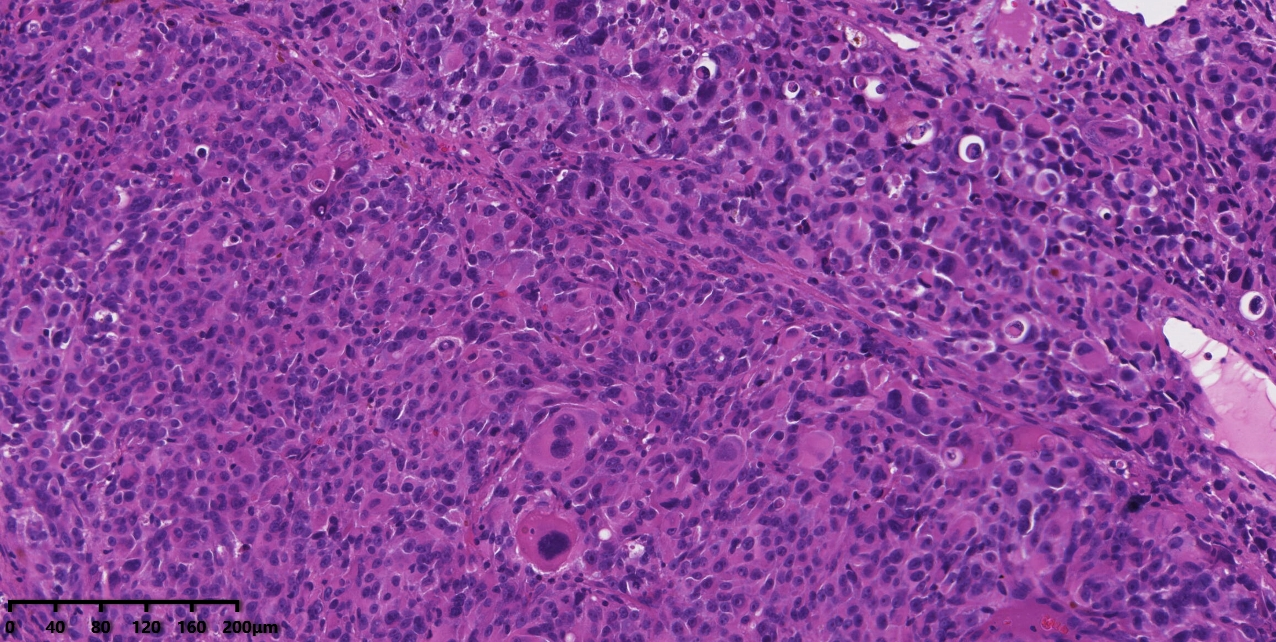
图4:中倍镜下可见梭形细胞及上皮样细胞,少数为圆形及透明细胞。
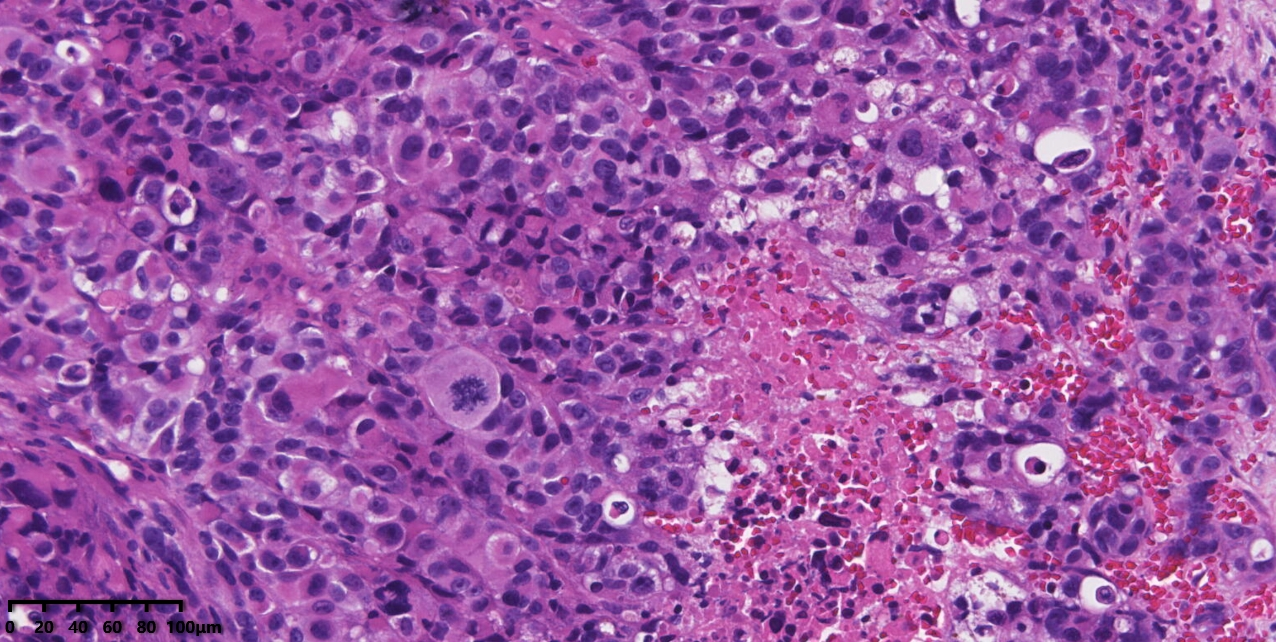
图5:高倍镜下瘤细胞核深染或泡状核,核仁明显,可见瘤巨细胞及病理性核分裂象。
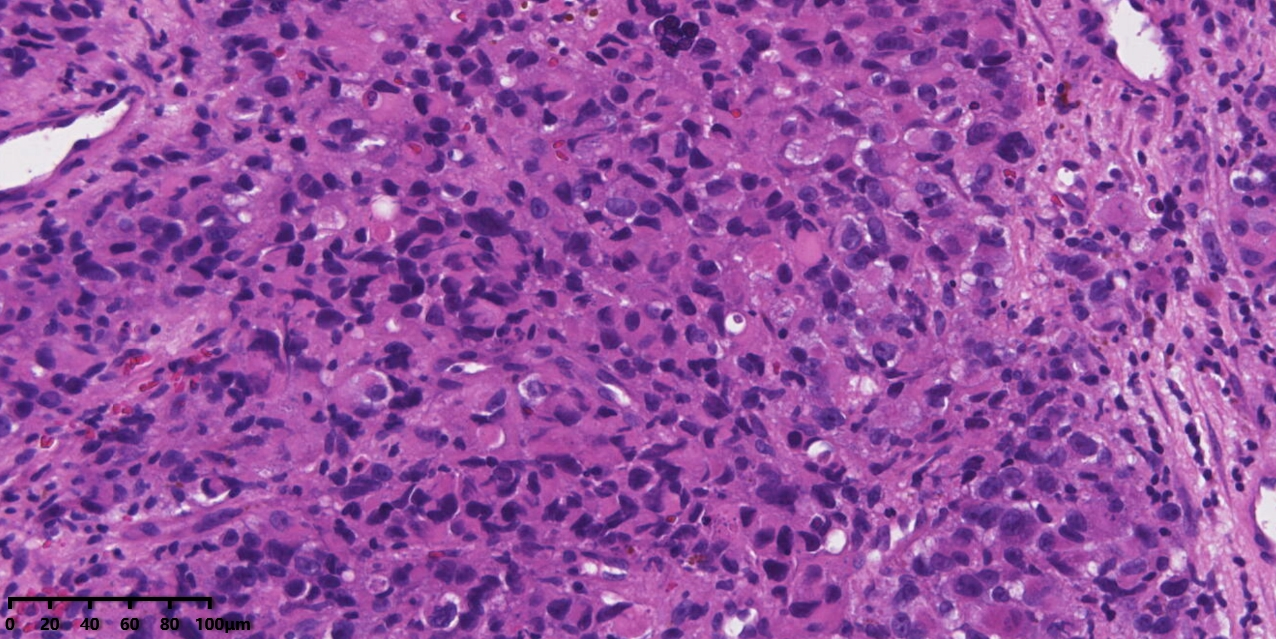
图6:高倍镜下瘤细胞呈上皮样,细胞体积大,具有丰富的嗜酸性胞浆,局部可见瘤巨细胞。
免疫组化结果:肿瘤细胞表达Pan-mel(+);P40部分弱(+);CK5/6、Desmin、EMA、H-cald、AE1/AE3、CK20、P63及CK8/18(-)。
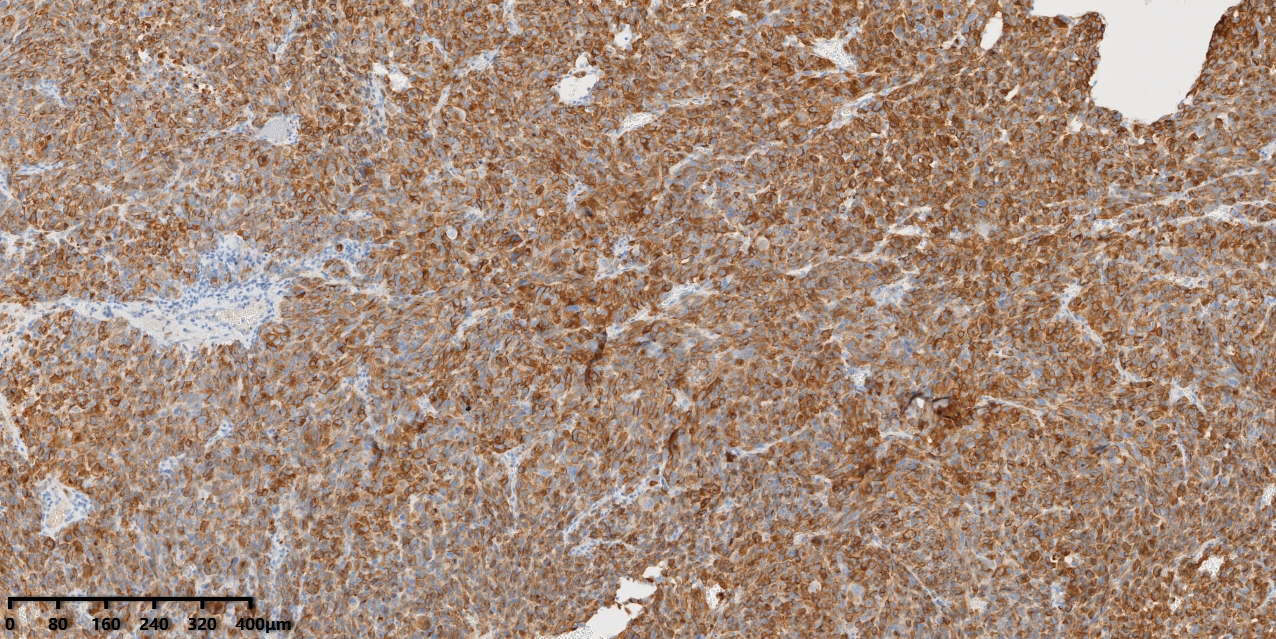
图7:免疫组化显示瘤细胞弥漫表达HMB-45。
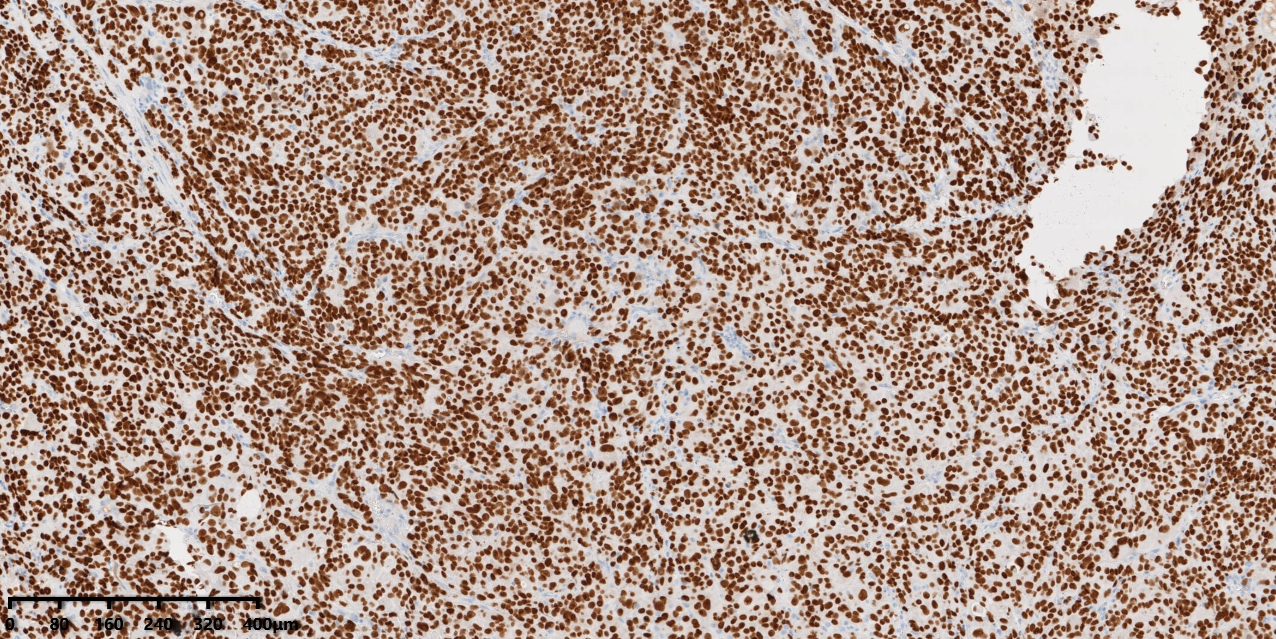
图8:免疫组化显示瘤细胞弥漫表达SOX10。
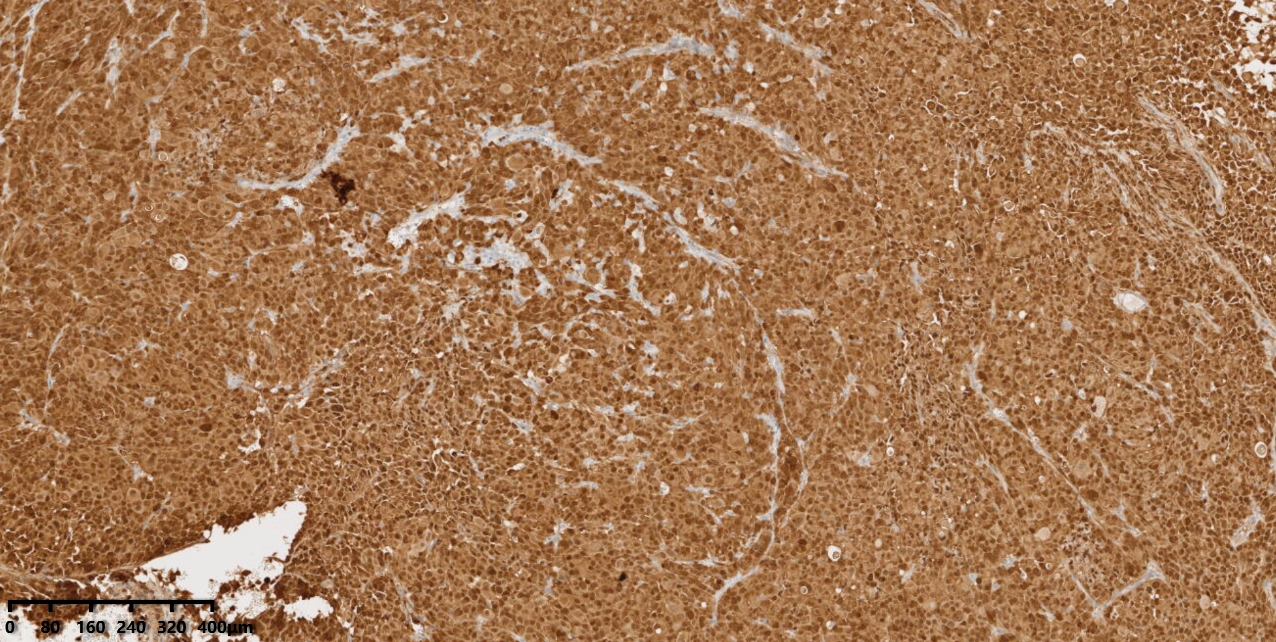
图9:免疫组化显示瘤细胞弥漫表达P16。
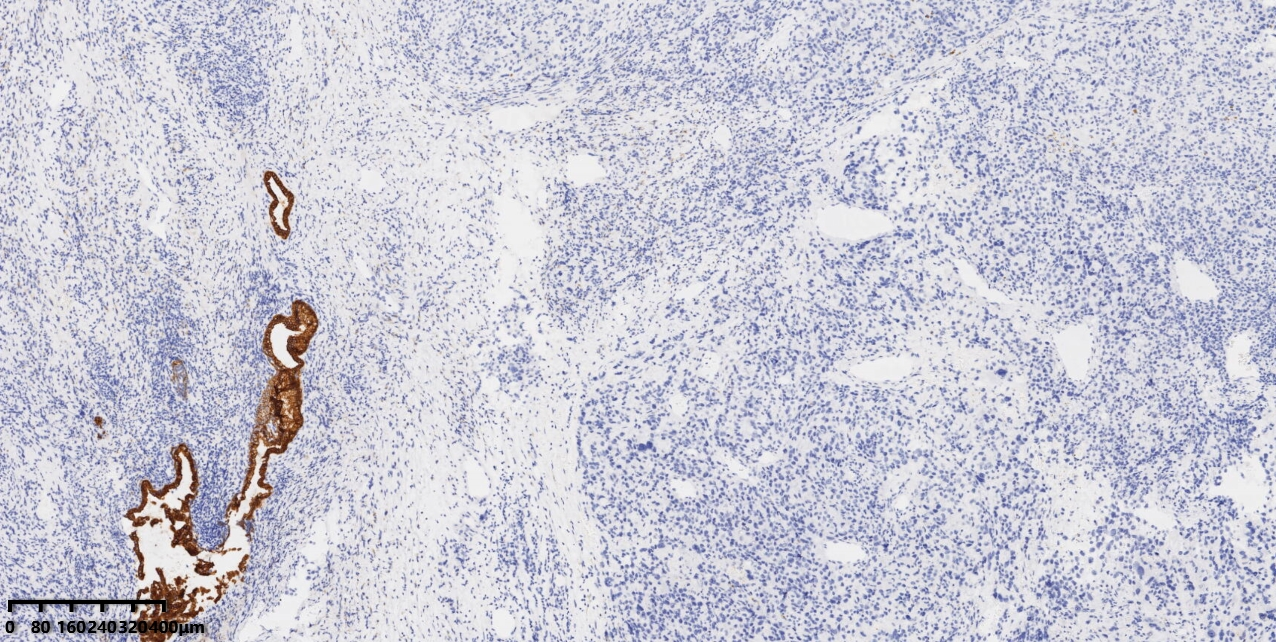
图10:免疫组化显示瘤细胞CK7阴性。
病理诊断:(宫颈)恶性肿瘤,结合影像除外转移来源及免疫组化结果支持原发宫颈恶性黑色素瘤。
讨论
黑色素瘤是一类起源于黑色素细胞的高度恶性肿瘤,发生于皮肤、黏膜(消化道、呼吸道和泌尿生殖道等)、眼葡萄膜、软脑膜等部位。我国黑色素瘤的发生部位以皮肤最为常见,其次为黏膜,其他部位相对少见。
女性生殖道原发性黑色素瘤仅占1%,多发生于外阴和阴道,原发于宫颈极其罕见,仅占所有妇科恶性黑色素瘤的2~9%。宫颈恶性黑色素瘤常发生于中老年妇女,主要发生于绝经后女性,平均发病年龄及中位发病年龄均约为60岁,常表现为阴道不规则流血、流液、接触性出血、异常排出物等。疾病进展快,肿瘤侵袭能力强,初诊时多已累及阴道或宫旁。50%有宫颈外侵犯且预后极差。肿瘤多呈外生性菜花状、息肉状或结节状,多为黑色、紫蓝色。
宫颈恶性黑色素瘤的发病机制及组织学来源至今尚不明确。直至1960年其一直被认为是转移性肿瘤。研究表明宫颈黑色素瘤由子宫颈上皮基底层黑色素细胞或神经嵴细胞恶变而来。发病也可能与遗传、基因突变、放疗、种族、激素水平等因素相关。
1、临床病理分类:
在《WHO皮肤肿瘤分类(第4版)》中,综合病因(紫外线)、发病部位、分子途径及组织学特征,将黑色素瘤分为如下亚型:(1)低度慢性日光损伤相关型(low degree of cumulative sun damage,low-CSD)/表浅播散型;(2)高度慢性日光损伤相关型(high degree of cumulative sun damage,high-CSD)/恶性雀斑型;(3)促结缔组织增生型;(4)恶性Spitz肿瘤/Spitz黑色素瘤;(5)肢端型;(6)黏膜型;(7)起源于先天性色素痣的黑色素瘤;(8)起源于蓝痣的黑色素瘤;(9)眼色素膜黑色素瘤。在我国人群中,最常见的类型为肢端型,其次为黏膜型。
2、镜下形态及免疫组化
细胞形态多样且复杂,最常见梭形细胞及上皮样细胞,少数为圆形及透明细胞。浸润性生长,呈片状分布,瘤细胞圆形、卵圆形至梭形,细胞核多形性、圆形至拉长,空泡状,核仁显著、嗜酸性;胞质中等量,嗜双色性至透明表现;偶见多核巨细胞;可见大量病理性核分裂象。<50%病例邻近上皮基底层有“结合活性”并可在上皮内横向扩散。免疫组化表达黑色素细胞特征性标志物包括SOX10、S-100、Melan A、HMB45、Tyrosinase和MITF等。
3、原发性黑色素瘤诊断标准
宫颈上皮有黑色素细胞;身体其他部位无黑色素瘤;如果有转移灶,应该与宫颈病灶形态一致;邻近病变的宫颈上皮有“结合活性(binding activity)”即存在非典型增生的黑色素细胞。
4、鉴别诊断
(1)源自蓝痣的恶性黑色素瘤(Melanoma arising from blue nevus):2种组织结构;良性蓝痣成分;恶性黑色素瘤成分;肿瘤位于黏膜上皮间质交界处,不伴发原位黑色素瘤,附近常为良性蓝痣成分;二者之间缺乏过渡。
(2)恶性周围神经鞘瘤(MPNST):宫颈罕见发生,疏密交替,束状生长;中-重度异型,核分裂象活跃,浸润宫颈间质,但不破坏腺体;免疫组化HMB-45;S-100、SOX10阳性。宫颈纤维母细胞型MPNST:S100弥漫表达、CD34阳性。
(3)低分化癌/癌肉瘤:细胞不规则,梭形或卵圆形,可有嗜酸性核仁,呈实性巢状或弥漫排列。免疫组化利用上皮源性标记物、S-100、HMB-45、MelanA等可进行鉴别。
5、治疗
恶性黑色素瘤恶性程度高,女性生殖道的恶性黑色素瘤非常罕见,在女性的各个年龄段均可发生,其发生率仅为恶性黑色素瘤的2%。诊断主要依靠妇科检查、阴道镜以及病理学检查等。治疗上早期者仍以手术为主,辅以放化疗等,晚期则以姑息性治疗为主。广泛子宫切除+盆腔淋巴结清扫,阴道侵犯时需同时行阴道全切术及腹股沟淋巴结清扫。由于目前病例数少,尚无大样本的前瞻性临床研究结果证实淋巴结清扫的意义。腹主动脉旁淋巴结清扫的意义更是无从可知。
6、预后
外阴恶性黑色素瘤5年生存率为30%-50%,而阴道恶性黑色素瘤仅为14.5%-21%。宫颈恶性黑色素瘤由于发病率极低,尚无5年生存率的报道,根据生物学行为发现预后可能更差。
参考文献
1.Srivastava P,Rath S,Hadi R.Primary amelanotic malignant melanoma ofcervix masquerading as squamous cell carcinoma presenting with extensivemetastases[J].BMJ case reports,2018.DOI:10.1136/bcr-2018-224723
2. Gadducci A,Carinelli S,Guerrieri ME.Melanoma of the lower genital tract:Prognostic factors and treatment modalities[J].Gynecologic oncology,2018,150(1):180-189.
3. 许方玉. 原发女性生殖道恶性黑色素瘤26例病例分析及文献复习[D].河北医科大学,2021.
4. 黑色素瘤病理诊断临床实践指南(2021版)DOI:10.3760/cma.j.cn112151-20210417-00299.




 苏公网安备 32011402010112号
苏公网安备 32011402010112号