
前言:为响应健康中国2030要求,推动全国肿瘤病理诊断能力提升、质量控制,由北京健康促进会发起并主办的“星光生辉—肿瘤规范化病理示范活动”专题推文活动将于近期在91360智慧病理网旗下多个自媒体平台发行举办。活动以肺癌、结直肠癌、乳腺癌、胃癌四大恶性肿瘤为重点开展,以基层肿瘤诊疗规范化建设、肿瘤诊断标准规范流程等内容进行专家专访或解读为主,通过详细的学术分享以促进医院肿瘤诊疗规范化及病理医生肿瘤诊断能力提升。
针对PD-L1的免疫治疗已被公认为是治疗非小细胞肺癌和黑色素瘤的有效方法。随着临床实验不断显示出PD-1/PD-L1检查点抑制剂对各种实体瘤患者的疗效,获批的适应症清单正在迅速增加。临床实验采用了各种PD-L1免疫组化检测方法,评估PD-L1在肿瘤细胞、免疫细胞或两者上的表达,作为预测免疫疗法反应的潜在生物标志物。病理医生要求进行PD-L1检测以指导治疗的选择,正迅速成为普遍现象。因此,病理医生需要了解不同的PD-L1检测方法、不同类型肿瘤的评估方法以及检测结果对治疗决策的影响。本期综述讨论了与在病理实验室进行的PD-L1检测相关的关键问题,包括PD-L1检测的标本、影响因素、PD-L1抗体克隆和染色平台的选择、PD-L1的评分标准和判读。
非小细胞癌PD-L1免疫组化规范化流程
针对PD-L1的免疫治疗已被纳入多种实体瘤的治疗指南中,特别是非小细胞肺癌已作为一线治疗方案被广泛使用。肿瘤细胞和肿瘤浸润免疫细胞上的PD-L1表达可通过福尔马林固定、石蜡包埋(FFPE)组织的免疫组化(IHC)进行检测。在一些国家,对于某些适应症,在评价ICI之前,必须通过IHC检测PD-L1。2021年,Elizabeth等[1]在《PD-L1作为实体肿瘤免疫治疗的预测标记物:其免疫组化检测指南》(下称《指南》)中指出:在美国、欧洲、加拿大和日本,将pembrolizumab作为NSCLC的一线单药治疗的处方,需要证明至少50%的肿瘤细胞上有PD-L1染色。在澳大利亚,pembrolizumab单药(一线或二线)的产品信息规定,患者肿瘤的PD-L1肿瘤比例得分(TPS)至少为1%,治疗指南推荐PD-L1 TPS 50%且缺乏EGFR、ALK或ROS1改变的患者使用pembrolizumab单药。由于存在不同的PD-L1克隆、染色平台、评分方法和不同药物和肿瘤的评分阈值,实施和解释PD-L1 IHC对病理学家来说是一个挑战。
在组织样本或细胞学样本提取时,如果要确认肿瘤细胞存在,采样评价内容包括 :细胞组成、肿瘤细胞的数量 ,是否按照要求进行处理与运输。评价方法包括肉眼观察、显微镜下和浓度分析等。肿瘤组织切片等应经病理医师审阅,取一张切片 HE 染色后显微镜下观察,确保肿瘤细胞存在,并记录肿瘤组织含量 ,标注肿瘤细胞密集区域。
对于石蜡包埋组织中(FFPE)的样品收集需注意:10%中性福尔马林固定手术切除样本,按病理学操作规范进行取材。制作石蜡切片时,切取5片连续切片,其中1片进行HE染色,确认肿瘤细胞的含量。《指南》中指出,目前有一系列用于PD-L1检测的IHC检测方法,已被美国食品和药物管理局(FDA)批准,并可作为 “辅助诊断 ”用于FFPE组织,以确定用以从PD-1/PD-L1获益的患者。在现有的临床实验中,这些检测方法大多被开发为特定药物的潜在生物标志物,并使用特定的PD-L1克隆、染色平台和PD-L1表达评分方法。
许多因素影响免疫组化染色的敏感性和特异性。这些因素包括标本的处理,如标本的类型、组织固定和处理,以及表达内在异质性;分析因素,如使用的克隆号或检测方法的质控;以及检测后的因素,如使用的评分方法、观察者之间的差异和特定培训的作用。
标本的处理:可能影响IHC结果的标本处理因素包括冷缺血时间(组织切除和浸泡在固定液中的时间)、所用固定液的数量和类型以及固定时间、储存条件和未染色切片存储时间。组织固定:理想情况下,应使用10%的中性缓冲福尔马林进行固定。有一些证据表明,非福尔马林类固定液,包括含有酒精的固定剂(如酒精福尔马林醋酸、Prefer固定剂和CytoLyt)可能会导致明显的差异,如PD-L1的染色缺失。标本应被固定在足够体积的中性缓冲福尔马林中,固定液与组织的比例至少为10:1,但商用PD-L1抗体厂家建议的比例为15:1至20:1。标本应在手术后30-60分钟内放入固定液中,有证据表明,如果离体时间过长,PD-L1的膜阳性表达可能会减少。为了获得最佳的IHC结果,标本应至少固定6小时至72小时。过度固定似乎不会对PD-L1的IHC表达产生影响。
脱钙:对于包括骨化或钙化区域的肿瘤,特别是对于转移性和复发性肿瘤,至少取一个没有脱钙的肿瘤块,因为这些组织可能需要进行各种免疫组化和DNA检测,以帮助诊断或指导治疗,而脱钙会影响这项检测。当不能避免脱钙时,建议使用EDTA或甲酸进行“温和”脱钙,因为这些方法往往能更好地保存抗原。虽然与临床实验相关的IHC检测尚未对脱钙组织进行明确验证,但有证据表明EDTA和甲酸脱钙对使用22C3检测的PD-L1表达影响很小。而更强的脱钙液,例如盐酸类脱钙剂,随着脱钙时间的延长,其染色强度会逐渐降低,因此应避免使用。
切片和染色:组织切片在4-5毫米,并平铺在带正电荷的玻片上。载玻片应在60℃下烘烤60分钟,或在37℃下过夜。PD-L1 IHC最好在新切的切片或不到2个月的未染色切片上进行,以避免潜在的染色丢失。蜡块时间过长也可能使得PD-L1的表达减少,应尽可能避免使用超过12个月的组织蜡块。
标本的选择:PD-L1在肿瘤内(肿瘤内异质性)以及原发和转移部位之间(肿瘤间异质性)都可能有所不同。在切除标本中,单个蜡块的染色可能会准确反映整个肿瘤的PD-L1表达。
而决定治疗的通常是一个小的活检样本中PD-L1的表达水平,这可能是一个重要的问题,因为活检有可能不能代表整个肿瘤的情况。然而,这些可能是某些患者唯一可用的样本。事实上,活检是临床实验评估的一部分,为我们目前的临床实践提供参考。对原发性和转移性样本之间的肿瘤异质性也进行了研究,对不同的肿瘤有不同程度的意见。在尿路上皮癌中,如果有的话,建议使用转移的活检组织。在NSCLC中,目前没有统一的数据来推荐选择转移性或原发肿瘤,两种样本都可以使用。鉴于PD-L1表达的可变性,它可以被新辅助化疗和肿瘤微环境相关因素所改变,一般来说,谨慎使用治疗后的标本。
22C3 pharmDx检测 :PD-L1 IHC 22C3(安捷伦公司,Dako公司)是一种用于可pembrolizumab治疗的诊断性检测,使用单克隆小鼠抗PD-L1抗体。该测试建议在EnVision FLEX可视化系统并在Dako Autostainer Link上进行。载玻片上所有存活的肿瘤细胞都必须纳入评分评估中。
28-8 pharmDx检测:PD-L1 IHC 28-8 pharmDx(安捷伦,Dako)使用单克隆兔抗PD-L1抗体(克隆28-8),并已被批准作为nivolumab治疗的补充诊断。它需要在Dako Autostainer Link平台上使用。
SP142检测 :Ventana PD-L1 (SP142)检测使用单克隆兔抗PD-L1抗体(克隆号SP142),并被批准作为atezolizumab的诊断性检测。建议在Ventana BenchMark Ultra平台上使用。
SP263检测 :Ventana PD-L1 (SP263)检测使用单克隆兔抗PD-L1抗体(克隆号SP263),被批准作为诊断性检测,用于pembrolizumab、durvalumab和nivolumab治疗NSCLC,以及用durvalumab治疗尿路上皮癌。建议在Ventana BenchMark Ultra平台上使用。
73-10检测:PD-L1 IHC 73-10检测使用单克隆兔抗PD-L1抗体(克隆73-10)。它是由Dako公司开发的,作为用以Avelumab临床试验的诊断性测试,目前仅用于研究。
E1L3N技术公司的E1L3N抗体克隆是一种市售的IHC抗体,它与特定的染色平台没有联系,可作为实验室开发的测试进行优化。
PD-L1 IHC的判读:
各种临床实验对不同类型的肿瘤采用了不同的评分标准和不同PD-L1免疫组化检测的判读方法。多数建议对PD-L1的评估应在有活性的浸润性恶性肿瘤区域进行,正常细胞和原位成分不应包括在评估中。至少要有100个存活的肿瘤细胞,判读才算可靠(图1)。当可用于判读的组织有限时,这些判读标准在细胞蜡块和活检活检中尤为重要。
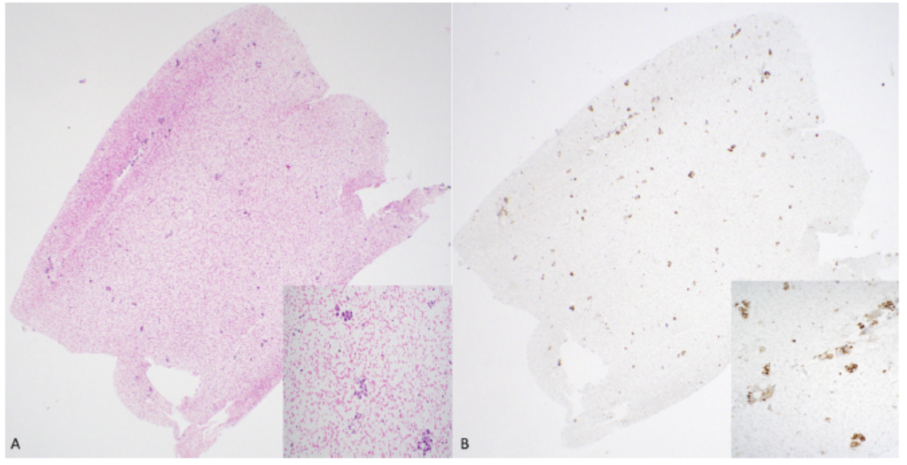
图1.肺腺癌细针抽吸细胞蜡块中的肿瘤比例得分。(A) 评估需要至少100个恶性细胞(H&E,40×);插图显示腺癌(H&E,200×)。(B) 该切片中肿瘤比例评分为80%(SP263,40×);插图显示恶性细胞的膜染色阳性(SP263,200×)。
肿瘤细胞的染色:所有PD-L1的染色都显示为肿瘤细胞的膜染色(图2A,B)。在评分时,任何强度的膜染色阳性都应被视为阳性。肿瘤细胞的细胞质和核染色不应视为阳性,应忽略不计。
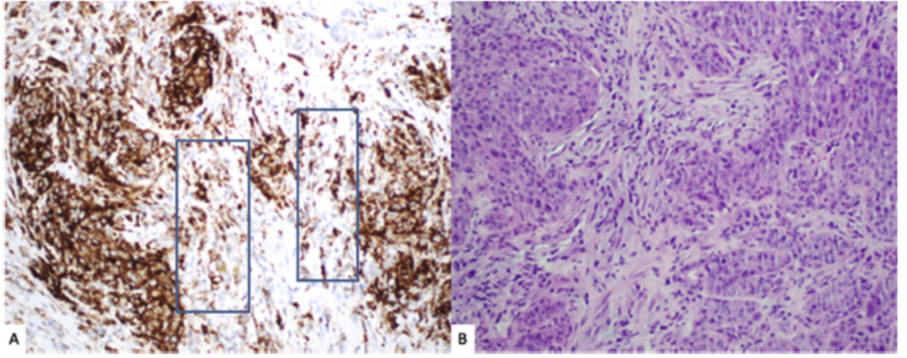
图2.PD-L1免疫染色的判读。(A) 肿瘤细胞中任何强度的膜染色都应被评估。肿瘤相关的炎症细胞表现出颗粒状染色模式(蓝色矩形)(22C3 IHC)。 B)转移到肝脏的口腔鳞状细胞癌(H&E)。
炎症细胞的染色:只有浸润在浸润性肿瘤及其相关的瘤内和瘤周间质中的免疫细胞才应被用于评分。作为一个粗略的指导原则,炎症细胞应出现在与侵袭性肿瘤相同的高倍视野(40×)内。一般来说,炎症细胞往往比肿瘤细胞小,并显示点状或颗粒状的染色,而不是肿瘤细胞中的线状膜染色(图2A,B)。这种区别对于只评估免疫浸润染色的肿瘤来说可能很重要。免疫细胞(通常是巨噬细胞,偶尔也有树突状细胞或淋巴细胞)在任何可识别的PD-L1染色中被认为是阳性的,无论免疫细胞的类型或定位。浆细胞、血管内中性粒细胞和中性粒细胞碎片不应包括在内。
评分方法:现已提出多种评分方法来量化不同恶性肿瘤的PD-L1表达,评估肿瘤细胞或炎症细胞或两者的染色。所有的判读都应在具有最高数量的存活肿瘤细胞的切片上进行。应避免坏死、出血和电刀烧灼区域。
肿瘤比例评分(TPS):TPS是指相对于标本中存在的活性肿瘤细胞总数而言,显示出任何强度的部分或完全膜染色的活性肿瘤细胞的百分比(图3A,B)。非肿瘤细胞及免疫细胞,如浸润的淋巴细胞或巨噬细胞也可能被PD-L1染色(图3C,D);但是,这些细胞不应包括在PD-L1的阳性评分中。这种测定方法适用于NSCLC,使用22C3 pharmDx测定(或同等方法)来评估是否可以应用pembrolizumab。
TPS (%)= 阳性肿瘤细胞/肿瘤细胞总数×100
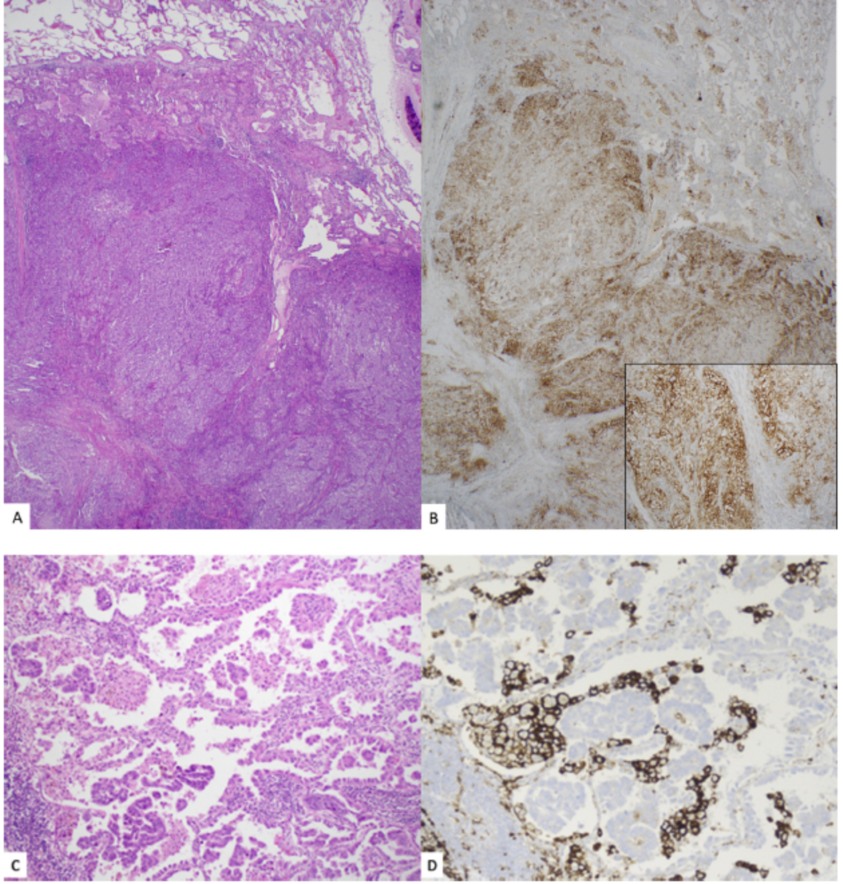
图3.(A) 肺腺癌(H&E)。(B)用PD-L1(克隆号SP263)进行免疫组化染色,显示大约70%的肿瘤细胞被染色,肿瘤比例评分(TPS)为70%(B)SP263 20×。插图显示恶性细胞中的膜染色阳性(SP263;200×)。(C) 肺腺癌,大量的巨噬细胞(H&E)。(D) 肺部巨噬细胞中仅有PD-L1免疫染色,只有不到1%的肿瘤细胞显示弱的膜染色,TPS<1%(SP263)。与H&E染色的切片对比,有助于识别巨噬细胞,并在评估NSCLC的TPS时将其排除。
综合阳性评分(CPS) CPS的计算方法是将存活的PD-L1阳性肿瘤细胞数与阳性免疫细胞(淋巴细胞和巨噬细胞)数相加,然后除以存活的肿瘤细胞总数(图4),最高分定义为100。这种方法被建议用于头颈部SCC、尿路上皮癌以及胃和胃-食管交界处肿瘤的22C3 pharmDx检测的免疫组化染色。
CPS=阳性肿瘤细胞+阳性浸润性免疫细胞/总的肿瘤细胞数×100
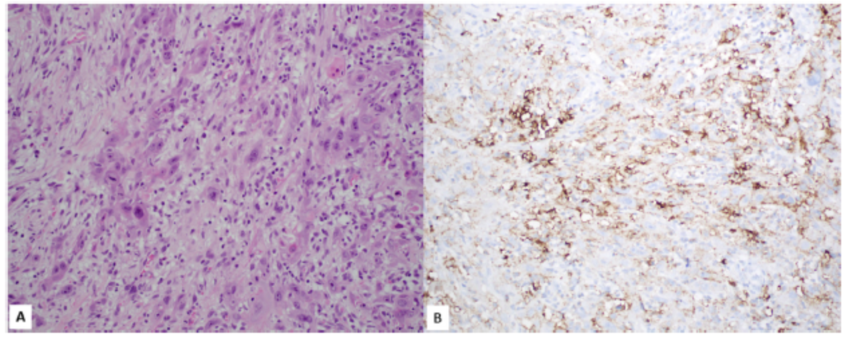
图4.(A) 口腔鳞状细胞癌(H&E)。(B) 肿瘤细胞中任何强度的PD-L1膜染色和肿瘤相关炎症细胞中的颗粒状染色,CPS达到40-50(22C3)。
免疫细胞(IC)评分 IC评分只考虑浸润肿瘤的免疫细胞,包括淋巴细胞、巨噬细胞、树突状细胞和粒细胞(图5)。恶性肿瘤细胞也可能是阳性的,但不包括在评分中。任何明确的PD-L1染色,无论免疫细胞的类型或定位,都被视为阳性。它表示免疫细胞占据总的肿瘤面积的百分比,包括阳性免疫细胞在肿瘤内和肿瘤周围间质。在等待TGA批准之前,建议用SP142免疫染色法评估atezolizumab治疗
IC (%)=浸润性免疫细胞在肿瘤成分中的面积/肿瘤及周围间质的总面积×100
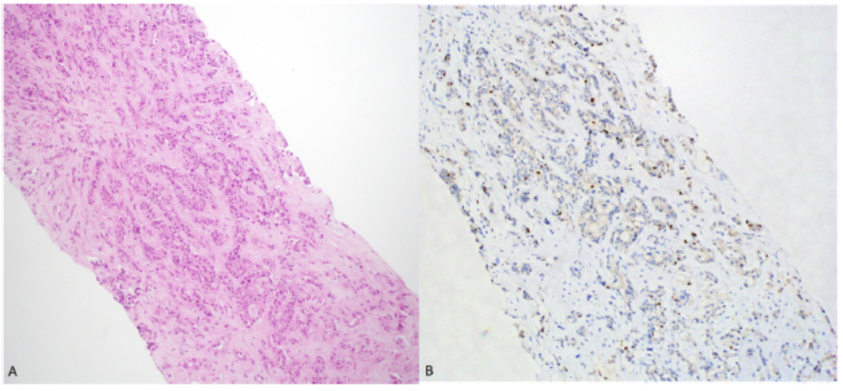
图5.(A) 乳腺转移性三阴性浸润性导管癌(H&E)。(B) 肿瘤相关炎症细胞的PD-L1颗粒状染色,免疫细胞(IC)评分为2%。肿瘤细胞中的染色不包括在评估中(SP142)。
肿瘤细胞(TC)和免疫细胞面积(IC-Area)评分 这种评分方法是基于对肿瘤细胞(TC)和免疫细胞(IC-Area评分)的单独评分。IC是指阳性免疫细胞所占的面积,以占所有肿瘤相关免疫细胞所占总面积的比例表示(图6A,B)。TC是指表达PD-L1的肿瘤细胞占肿瘤细胞总数的比例(图6C,D)。TC或IC-Area得分必须超过截断值才能被认为是 "阳性";这两个分数不能相加。这种评分方法已被建议用于SP263检测指导durvalumab治疗尿路上皮癌。
TC(%)= 阳性肿瘤细胞/肿瘤细胞总数×100
IC-Area(%)=阳性免疫细胞所占的面积/肿瘤相关免疫细胞所占的总面积×100
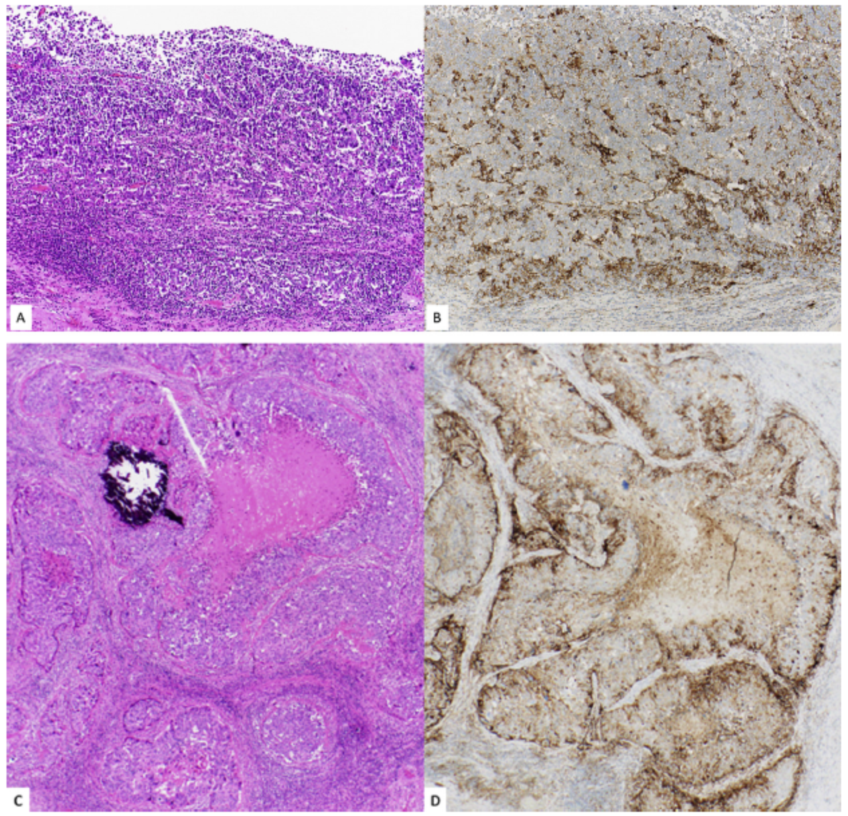
图6 (A) 侵及固有肌层的高级别尿路上皮癌(H&E)。(B) 炎症细胞的PD-L1免疫染色,免疫细胞(IC)评分为80(SP263)。(C) 另一个侵及固有肌层的高级别尿路上皮癌(H&E)。(D) 肿瘤细胞的膜性PD-L1免疫染色,TC评分为30(SP263)。
参考文献:
1.ELIZABETH C. PAVER,WENDY A. COOPER,ANDREW J. COLEBATCH,et al. Programmed death ligand-1 (PD-L1) as a predictive marker for immunotherapy in solid tumours: a guide to immunohistochemistry implementation and interpretation. Pathology,2021, 53(2):141–156




 苏公网安备 32011402010112号
苏公网安备 32011402010112号